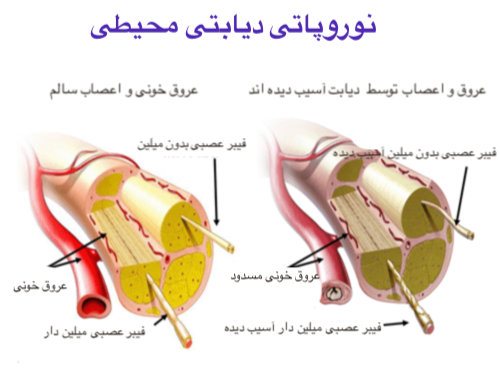
نوروپاتی دیابتی
دیابت زمانی رخ می دهد که بدن شما قادر به جذب قند (گلوکز) در سلولهای خود و استفاده از آن برای تولید انرژی نباشد. این مشکل سبب ایجاد قند اضافی در جریان خون میشود.
متاسفانه دیابت می تواند منجر به عوارض متعددی در بدن شود و به تعداد زیادی از اندامها و بافتهای بدن، از جمله قلب، کلیه ها، چشم ها و اعصاب آسیب می رساند.

آسیب ناشی از دیابت به اعصاب که نوروپاتی نامیده می شود علائم مختلفی دارد و برخی اوقات دردناک است.
نوروپاتی دیابتی انواع مختلفی دارد، و به نظر می رسد همه آنها به بالا بودن بیش از حد قند خون برای مدت طولانی مرتبط است. برای پیشگیری از نوروپاتی دیابتی لازم است که دستورات پزشک خود را همواره رعایت کنید.
چهار نوع نوروپاتی مرتبط با دیابت وجود دارد: محیطی، اتونوم، پروگزیمال و کانونی. در ادامه مقاله ابتدا انواع نوروپاتی ناشی از دیابت و علایم آنها توضیح داده می شوند. سپس در رابطه با درمان های فیزیوتراپی برای نوروپاتی دیابتی بحث می شوند.
نوروپاتی محیطی
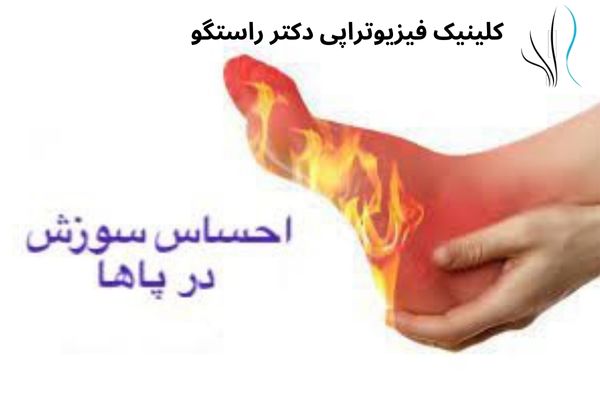
این نوع معمولاً روی کف پا و ساق پا تأثیر می گذارد. موارد نادر بازوها، شکم و پشت را درگیر می کند.
علائم آن عبارتند از:
حس مور مور
بی حسی (که ممکن است دائمی شود)
سوزش و گز گز (مخصوصاً در عصر)
درد
علائم اولیه معمولا زمانی بهتر می شوند که قند خون شما تحت کنترل باشد. داروهایی برای کمک به کنترل علایم نوروپاتی وجود دارند که پزشک آنها را تجویز می کند.
کارهایی که باید انجام دهید:
روزانه پاهای خود را چک کنید
اگر پاهایتان خشک هستند از لوسیون استفاده کنید
مراقب ناخن های پای خود باشید. از پزشک خود بپرسید که آیا لازم است به یک متخصص پا مراجعه کنید
همواره کفش خوب و مناسب پای تان را بپوشید تا پاهایتان آسیب نبیند
نوروپاتی اتونومیک
این نوع معمولاً سیستم گوارشی به ویژه معده را تحت تأثیر قرار می دهد. همچنین می تواند رگ های خونی، سیستم ادراری و اندام های جنسی را نیز متاثر سازد.
علائم نوروپاتی اتونومیک در دستگاه گوارش عبارتند از:
نفخ
اسهال
یبوست
سوزش سر دل
حالت تهوع
استفراغ
احساس سیری بعد از وعده های غذایی کوچک
آنچه باید انجام دهید: ممکن است نیاز به خوردن وعده های غذایی کوچکتر و مصرف دارو برای درمان آن داشته باشید
علایم نوروپاتی اتونوم در عروق خونی عبارتند از:
وقتی سریع بلند می شوید چشم تان سیاهی می رود
ضربان قلب سریع تر
سرگیجه
فشار خون پایین
حالت تهوع
استفراغ
زودتر از حد معمول احساس سیری می کنید
اگر به این دسته از علایم مبتلا هستید: از ایستادن خیلی سریع خودداری کنید. همچنین ممکن است لازم باشد جوراب های مخصوصی بپوشید (در مورد آنها از پزشک خود بپرسید). در صورت تجویز پزشک لازم است که دارو مصرف کنید.
علایم نوروپاتی اتونوم در مردان:
مردان ممکن است نعوظ نداشته باشند یا نتوانند نعوظ را حفظ کنند، یا ممکن است انزال “خشک” یا کاهش یافته داشته باشند
آنچه باید انجام دهید: به پزشک اورولوژیست مراجعه کنید، زیرا علل احتمالی دیگری غیر از دیابت برای این مشکل وجود دارد.
علایم نوروپاتی اتونوم در زنان:
این علائم عبارتند از: خشکی واژن و ارگاسم کمتر یا بدون ارگاسم.
علایم نوروپاتی اتونوم در سیستم ادراری:
مشکل در تخلیه مثانه
نفخ
بی اختیاری (نشت ادرار)
تکرر ادرار در شب

نوروپاتی پروگزیمال
این نوع نوروپاتی باعث درد (معمولاً در یک طرف بدن) در ران، لگن یا باسن می شود. همچنین می تواند منجر به ضعف در پاها شود
اکثر افراد مبتلا به این بیماری برای ضعف یا درد خود به درمان هایی مانند دارو و فیزیوتراپی نیاز دارند.
نوروپاتی کانونی
این نوع نوروپاتی می تواند به طور ناگهانی ظاهر شود و اعصاب خاصی را تحت تأثیر قرار دهد. اغلب در سر، تنه یا پا رخ می دهد و باعث ضعف یا درد عضلانی می شود.
علائم نوروپاتی کانونی عبارتند از:
دوبینی
چشم درد
فلج یک طرف صورت (فلج بلز)
درد شدید در یک ناحیه خاص، مانند کمر یا پا
درد قفسه سینه یا شکم که گاهی با بیماری دیگری مانند حمله قلبی یا آپاندیسیت اشتباه گرفته می شود.
آنچه باید انجام دهید: در مورد علائم تان به پزشک خود بگویید. نوروپاتی کانونی دردناک و غیرقابل پیش بینی است. اما به خودی خود طی هفته ها یا ماه ها بهبود می یابد و معمولاً باعث آسیب طولانی مدت نمی شود.
سایر آسیب های عصبی ناشی از دیابت
افراد مبتلا به دیابت همچنین می توانند به سایر بیماری های مرتبط با اعصاب مانند فشارهای عصبی (سندرم های گیر افتادن) مبتلا شوند.
سندرم تونل کارپ یک نوع بسیار شایع از سندرم گیر افتادن است که باعث بی حسی و گزگز دست و گاهی اوقات ضعف یا درد عضلانی می شود.
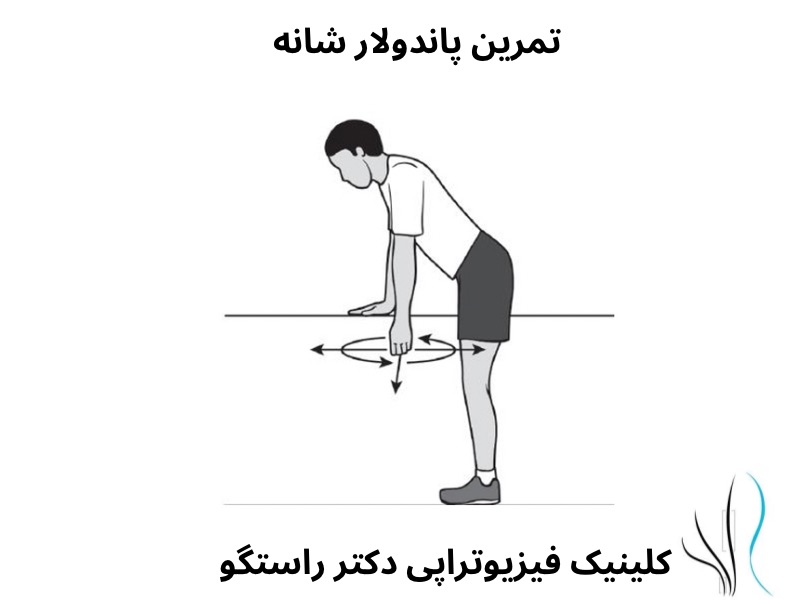
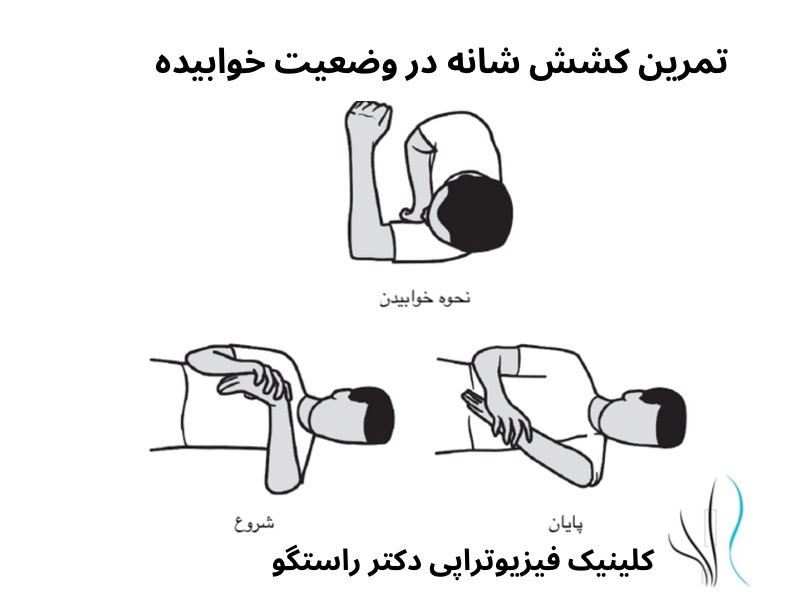
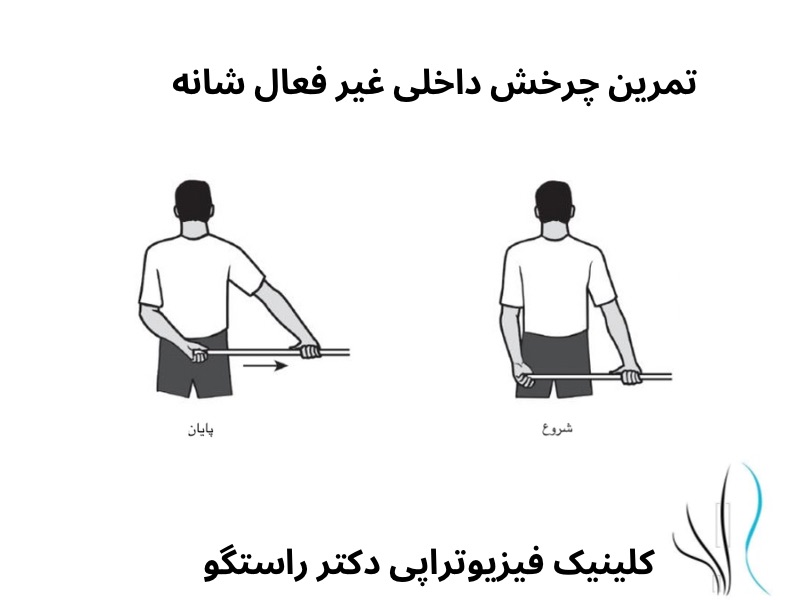
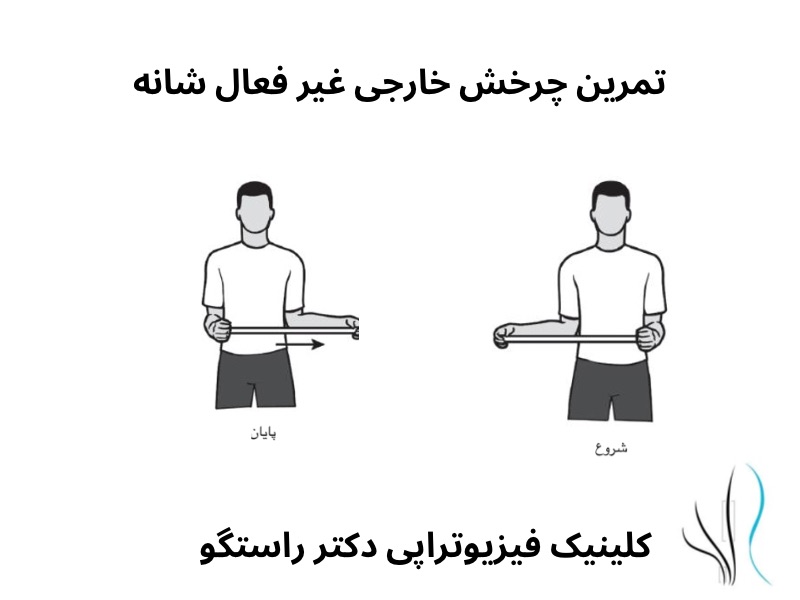
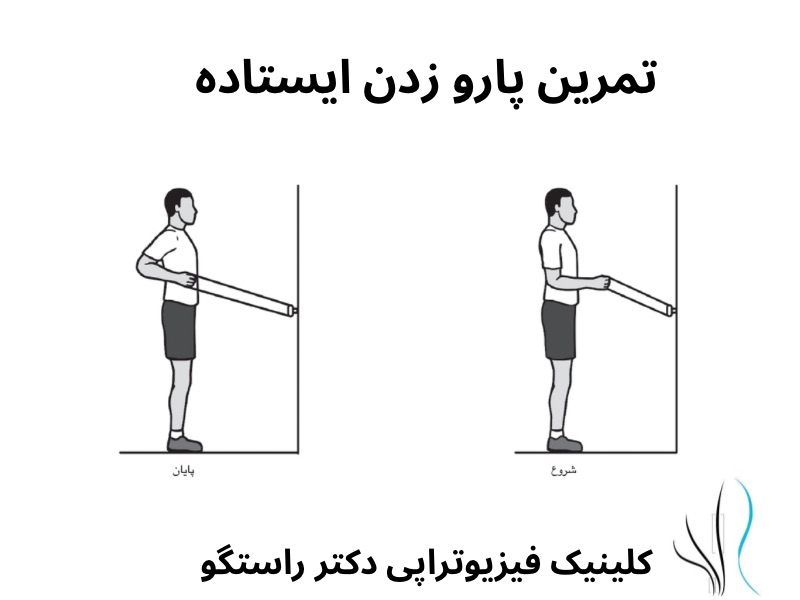
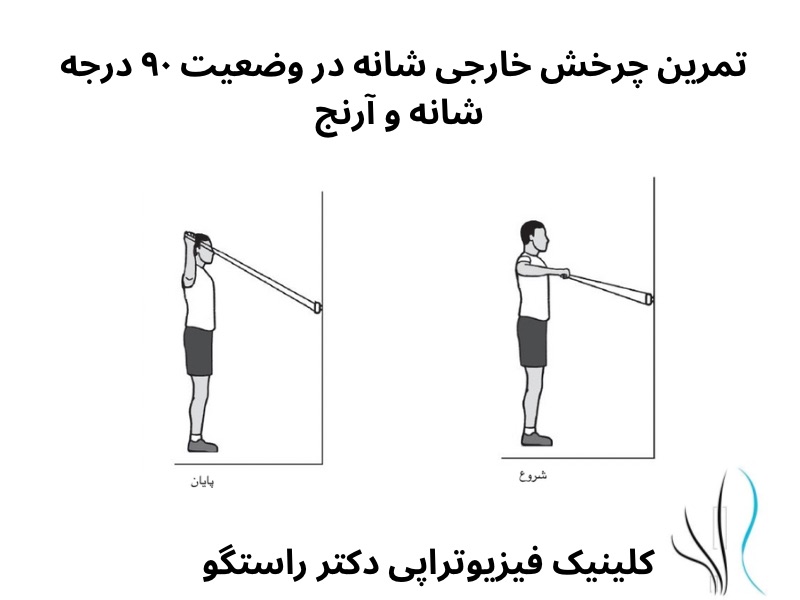
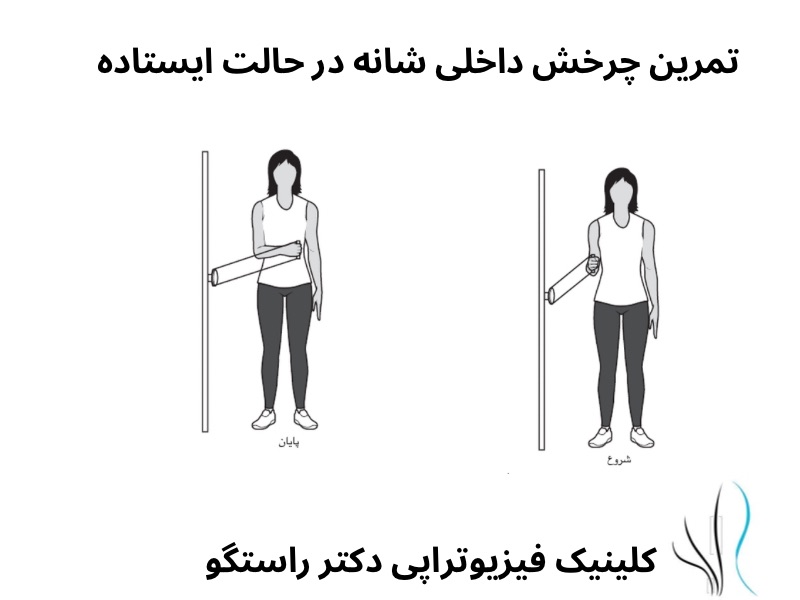
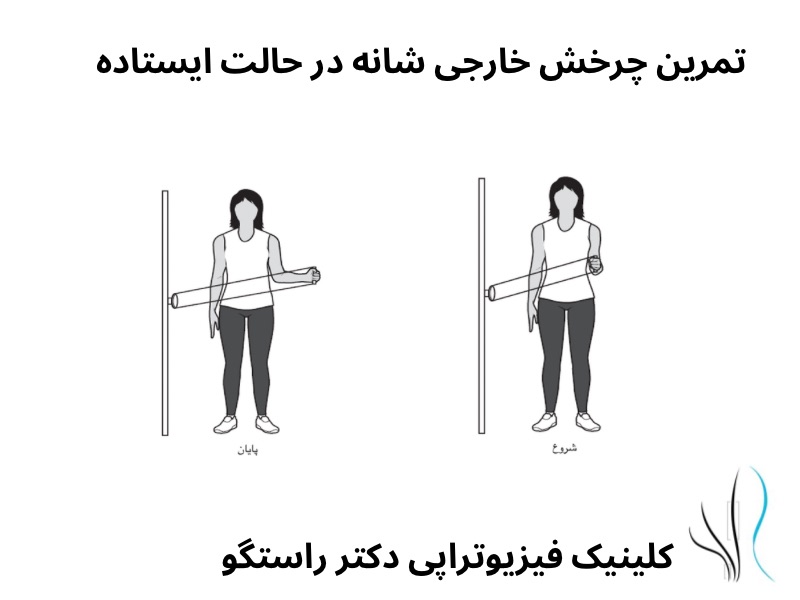
درمان های فیزیوتراپی در نوروپاتی ناشی از دیابت
شیوع درد نوروپاتی در جمعیت عمومی حدود ۷ تا ۱۰ درصد است و این درصد در افراد دیابتی به حدود نیمی میرسد. نوروپاتی محیطی باعث ضعف، بیحسی و درد ناشی از آسیب عصبی میشود و معمولاً بیماران دچار پلی نوروپاتی هستند. درد نوروپاتیک معمولاً به صورت احساس سوزش یا ضربان توصیف میشود. فیزیوتراپی میتواند در درمان گزگز پای دیابتی مؤثر باشد.
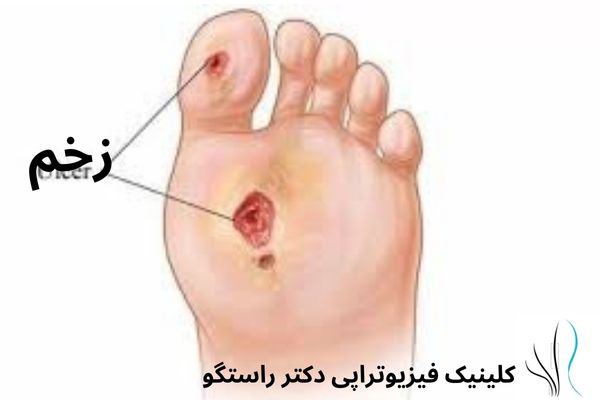
مزایای ورزش و فیزیوتراپی برای افراد مبتلا به دیابت شناخته شده است، اما تأثیر آن بر درد نوروپاتیک کمتر مورد توجه قرار گرفته است. پیش از این، نگرانیهایی درباره احتمال آسیب در ورزش به دلیل کاهش حساسیت در پاها و بازوها وجود داشت. یک کار آزمایی کنترلشده نشان داد که ورزش موجب افزایش زخم پا در بیماران مبتلا به نوروپاتی محیطی نمیشود، که این یافته به رفع نگرانیها در این زمینه کمک کرده است.

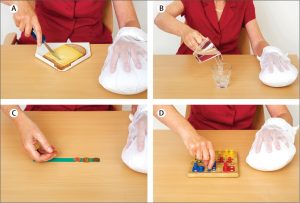
محققان تأثیر فیزیوتراپی بر درمان درد نوروپاتیک محیطی را بررسی کردند و نتایج نشان داد که شرکت در برنامههای فیزیوتراپی و ورزشی موجب بهبود تعادل، راه رفتن و هدایت عصبی در بیماران شده و با کاهش درد مزمن مرتبط است. افرادی که کمتر فعال هستند، در معرض خطر بیشتری برای زخمها قرار دارند. بنابراین، تغییر رویکرد درمانی برای نوروپاتی ضروری است، زیرا بافتهای مبتلا به نوروپاتی به تمرینات فیزیوتراپی پاسخ مثبت میدهند.
یکی از رویکردهای مؤثر برای درمان درد نوروپاتیک، موبیلیزیشن عصب یا حرکت اعصاب محیطی خاص نسبت به بافت اطراف بود. این تکنیک را می توان از طریق تمرینات انجام شده توسط بیمار یا انجام حرکت توسط فیزیوتراپیست اجرا کرد. مطالعات متعدد بهبود علائم مرتبط با نوروپاتی را در بیمارانی که تمرین های موبیلیزیشن عصب دریافت کردند در مقایسه با گروه کنترل نشان دادند.
فیزیوتراپی نقش مهمی در درمان دیابت و درد نوروپاتیک دارد، با تأکید بر نیاز به تطبیقها و نظارتهای ویژه برای هر بیمار. ارتباط مؤثر بین بیمار و فیزیوتراپیست و برنامههای آموزشی انعطافپذیر حیاتی است. تحقیقات بیشتری برای درک کامل پتانسیل فیزیوتراپی لازم است، اما نتایج نشان میدهند که ورزش تحت نظارت فیزیوتراپی میتواند گزینه مناسبی برای کنترل این درد و دیابت باشد.
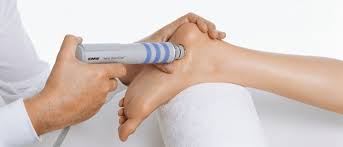
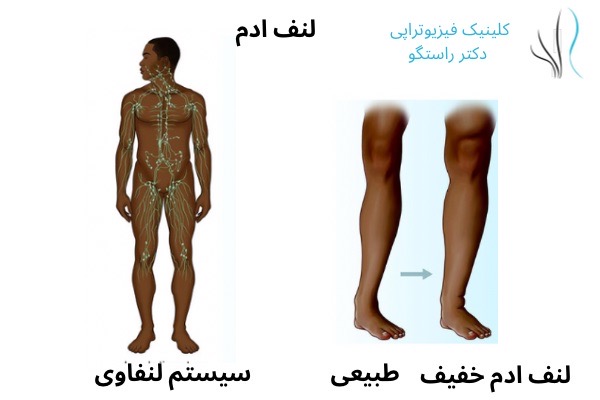
تحریک الکتریکی عصب از راه پوست (دستگاه تنس) و جریان تداخلی (دستگاه آی اف) فیزیوتراپیست از یک جریان الکتریکی بدون درد و اثرات فیزیولوژیکی ناشی از تحریک الکتریکی فرکانس متوسط برای تسکین سفتی، بهبود تحرک، تسکین درد نوروپاتیک، کاهش ادم و التیام زخمهای مقاوم پا استفاده میکنند.
آموزش راه رفتن، وضعیت بدنی صحیح و اصول رفع فشار میتواند به پیشگیری و کنترل مشکلاتی مانند زخم پا کمک کند. استفاده از وسایل کمک حرکتی و آتل پا از جمله تکنیکهای رفع فشار است. همچنین، آموزش مجدد راه رفتن برای افرادی که به دلیل نوروپاتی دیابتی از پروتز استفاده میکنند، مفید خواهد بود.
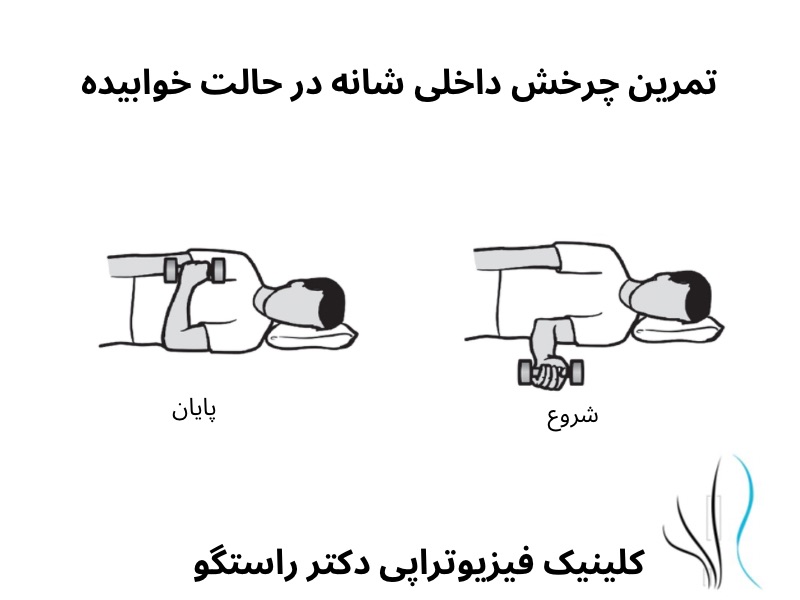
برنامه های ورزشی، همراه با درمان دستی، به جلوگیری از گرفتگی عضلانی، اسپاسم و آتروفی کمک می کند.
برنامه فیزیوتراپی ممکن است شامل کشش عمومی عضله برای حفظ طول عضله و حفظ دامنه حرکتی فرد باشند. تمرینات عمومی تقویت عضلات به حفظ قدرت عضلانی و کاهش تحلیل عضلات کمک می کند.
ورزشهای هوازی مانند شنا و استفاده از دوچرخه ثابت می تواند به نوروپاتی محیطی کمک کند، اما فعالیتهایی که فشار بیش از حد به پا وارد میکنند (مانند پیاده روی طولانی، دویدن) می تواند برای برخی از بیماران منع انجام داشته باشد.
گرما، لیزر، اولتراسوند، شاک ویو و تکار نیز روش های نوینی برای درمان نوروپاتی دیابتی هستند.
تمرینات عضلات کف لگن و بیوفیدبک تراپی می توانند اختلال عملکرد جنسی ناشی از نوروپاتی را بهبود بخشند.
برای مطالب بیشتر به سایت دکتر راستگو مراجعه فرمایید.


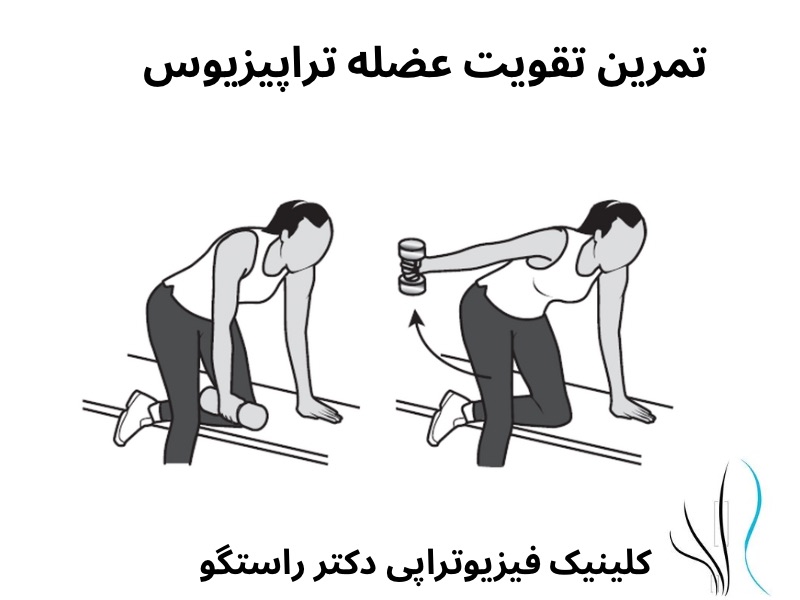
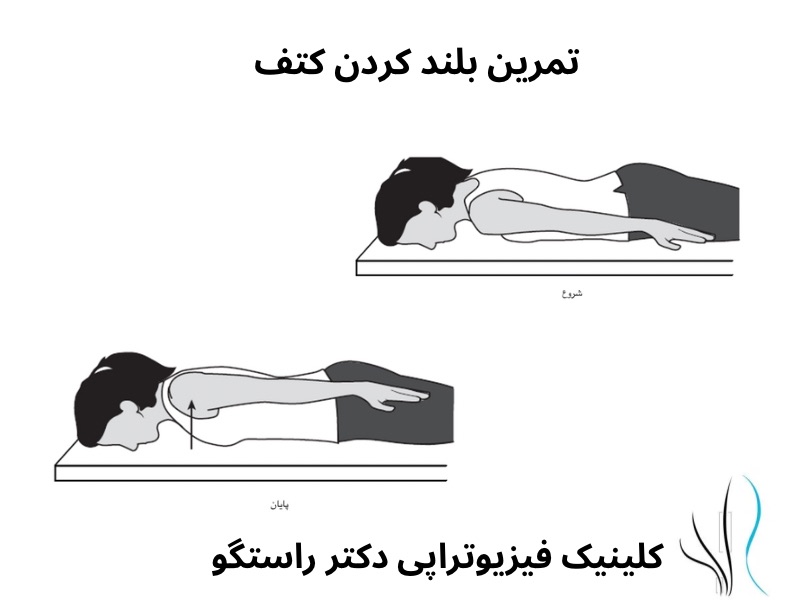
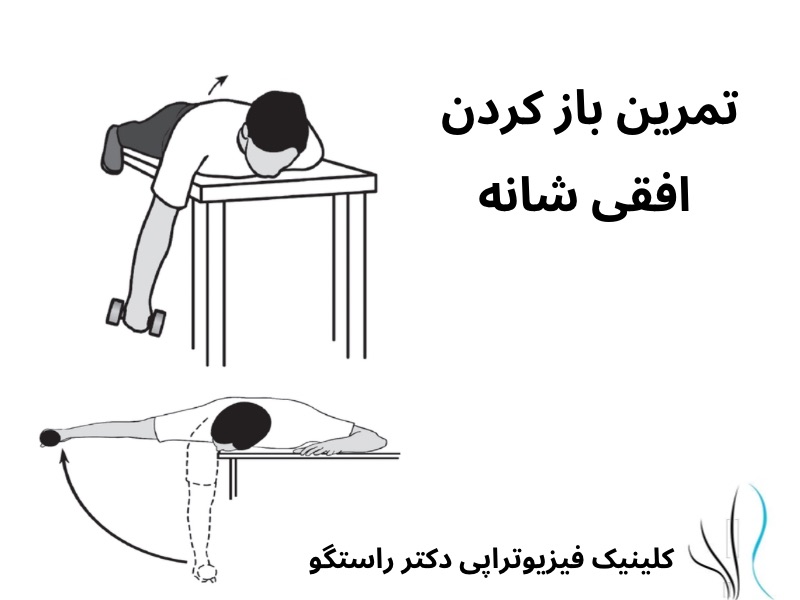
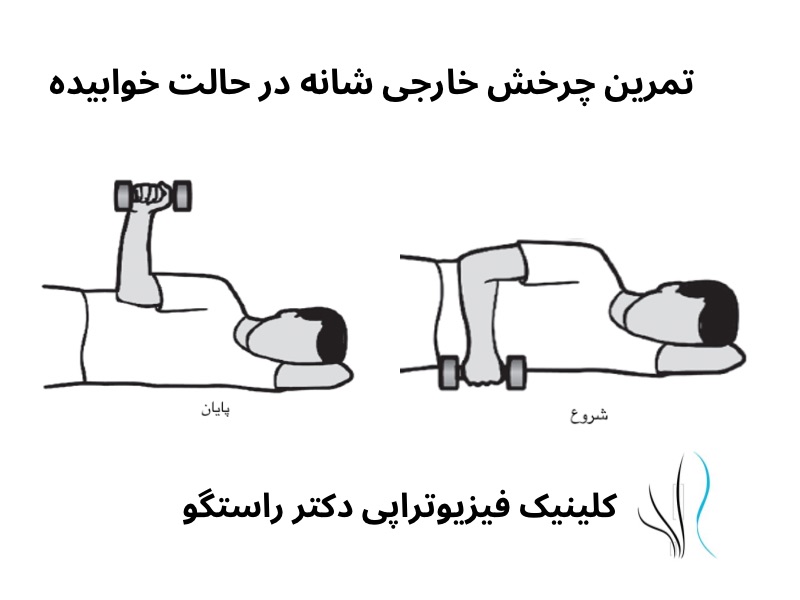












 :
: